Optimal Practices in the Delivery of Aesthetic Medical Care to Patients on Immunosuppressants and Immunomodulators: A Systematic Review of the Literature
안녕하세요~ 이지동안의원 원장 닥터도도입니다.
요즘 피부과와 성형외과를 찾는 환자분들 중에는 면역억제제(immunosuppressants)나 면역조절제(immunomodulators)를 복용 중인 분들이 늘고 있습니다. 자가면역질환, 건선, 아토피 피부염, 암, 장기이식 등 다양한 이유로 이러한 약물을 복용하는 환자들이 미용 시술을 원할 때, 어떻게 안전하게 시술할 수 있을까요? 오늘은 미용 시술에서 면역억제제를 복용하는 환자들의 생리학적 반응과 잠재적 합병증에 대한 최신 연구를 살펴보고, 이러한 환자들의 최적 관리 방법을 함께 알아보도록 하겠습니다.
(면역억제제를 드시거나, 면역조절제를 드시는 분들을 진료할 때는 자주 설명 드리는 내용입니다.)
논문 내용을 정독하기 힘드실 경우 아래 내용을 참고 하세요.

(Level of Evidence: 3 – 무작위화 없이 잘 설계된 실험 결과를 체계적으로 검토하여 도출한 결론 입니다)
목차
- 연구 개요: 면역억제 환자의 미용 시술
- 면역억제제와 면역조절제의 이해
- 필러 관련 합병증: 이물육아종
- 감염 관련 합병증: 주의사항
- 시술 전 환자 평가 지침
- 시술 중 최적화 방안
- 시술 후 관리 방안
- 보툴리눔 톡신과 면역 반응
- 닥터도도의 임상 경험 공유
- 요약: 주요 권장사항
연구 개요: 면역억제 환자의 미용 시술
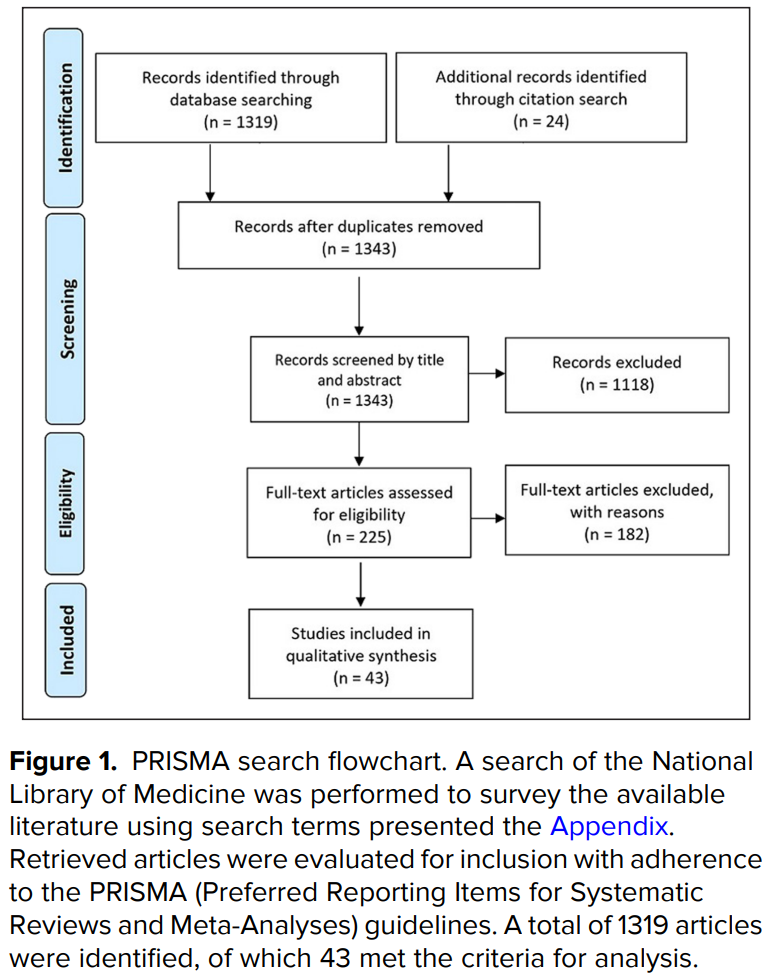
최근 미용 시술, 특히 필러(filler)나 보톡스(botox)와 같은 비수술적 시술의 인기가 급증하고 있습니다. 미국 미용성형외과학회(The Aesthetic Society)의 최신 조사에 따르면, 2022년 한 해 동안 390만 건의 보툴리눔 톡신(botulinum toxin) 주사, 64만 9천 건의 필러 주입, 270만 건의 레이저(laser) 및 에너지 기반 시술이 시행되었습니다. 그러나 면역억제제를 복용 중인 환자들에 대한 미용 시술 관리 지침은 아직 부족한 실정입니다.
이번 체계적 문헌 고찰(systematic review)에서는 면역억제 상태의 환자들이 필러 주입 시술을 받았을 때의 생리학적 반응과 잠재적 합병증에 관한 연구들을 검토했습니다. 총 43개의 논문에서 1,690명의 면역억제 환자들이 필러 시술을 받은 사례를 분석했는데, 이 중 대부분(99%, 1,682명)은 HIV 환자였고, 나머지 8명은 약물로 인한 면역억제 상태였습니다.
이 연구에서 전체 합병증 발생률은 28%(481/1,690)였으며, 피하 결절(subcutaneous nodules)이 가장 자주 보고된 부작용이었습니다. 면역억제제와 HIV 감염이 필러 합병증에 미치는 영향에 대한 자세한 분석도 수행되었습니다.
면역억제제와 면역조절제의 이해
면역억제제와 면역조절제는 작용 메커니즘에 차이가 있습니다:
면역억제제(Immunosuppressants)는 코르티코스테로이드(corticosteroids), 칼시뉴린 억제제(calcineurin inhibitors), 아자티오프린(azathioprine), 미코페놀레이트 모페틸(mycophenolate mofetil) 등이 있으며, 다양한 메커니즘을 통해 염증성 사이토카인(inflammatory cytokines)의 전사와 합성을 광범위하게 억제하고 T세포와 B세포의 증식을 억제합니다.
면역조절제(Immunomodulators)는 면역관문억제제(immune checkpoint inhibitors, ICI), 인터루킨 억제제(interleukin inhibitors), 단클론항체(monoclonal antibodies) 등이 있으며, 특정 표적을 억제하여 면역 반응을 선택적으로 조절합니다.
인터페론(Interferons) α나 β는 면역억제 효과를 나타낼 수 있지만, 인터페론 γ는 선천 면역(innate immunity)과 Th1 반응을 모두 자극할 수 있습니다.
이러한 약물들의 작용 메커니즘 차이는 필러 시술 후 합병증 발생 위험에 중요한 영향을 미칩니다.
필러 관련 합병증: 이물육아종
필러의 지연성 합병증은 주로 이물육아종(foreign body granuloma) 형성과 관련이 있습니다. 이는 필러 물질에 대한 조직 반응이나 감염, 바이오필름(biofilm) 형성 때문에 발생합니다.
이물육아종은 보통 필러 주입 후 6개월에서 2년 사이에 나타나지만, 10년 이상 경과 후 발생한 사례도 보고되어 있습니다. 급성 염증 과정은 주입 후 24-72시간 내에 호중구(neutrophils)가 주입 부위로 모이고 국소 비만세포(mast cells)가 탈과립화(degranulation)되면서 시작됩니다. 이후 만성 염증 단계에서는 단핵구(monocytes)와 림프구(lymphocytes)가 모여들고 Th2 경로가 자극되어 다핵거대세포(multinucleated giant cells)가 발생하고 육아종이 형성됩니다.
연구 결과에 따르면, 면역조절제를 복용하는 환자들은 일반 인구에 비해 필러 육아종 발생 위험이 증가할 수 있습니다. 반면, 면역억제제를 복용하는 환자들은 감염성 합병증의 위험이 증가할 수 있습니다.
감염 관련 합병증: 주의사항
이번 연구에서 필러 주입과 관련된 감염(단순포진 바이러스 감염 포함) 발생률은 0.2%(4/1,690)였으며, 모든 사례는 HIV 환자 코호트에서 보고되었습니다. 필러 시술은 HIV 환자의 지방위축증(lipoatrophy) 교정에 안전하고 효과적인 것으로 여러 연구에서 확인되었지만, 일부 연구에서는 최대 28%의 합병증 발생률을 보고하기도 했습니다.
HIV 환자에서 나타나는 면역억제, 특히 CD4+ T세포와 관련 경로의 억제는 이물육아종 발생 위험을 낮추지만, 바이오필름 형성 위험과 다른 감염원에 의한 필러 오염 감수성을 증가시킬 수 있습니다. 따라서 HIV 환자나 면역억제제를 복용하는 환자들에게는 더욱 철저한 감염 예방 프로토콜이 권장됩니다.
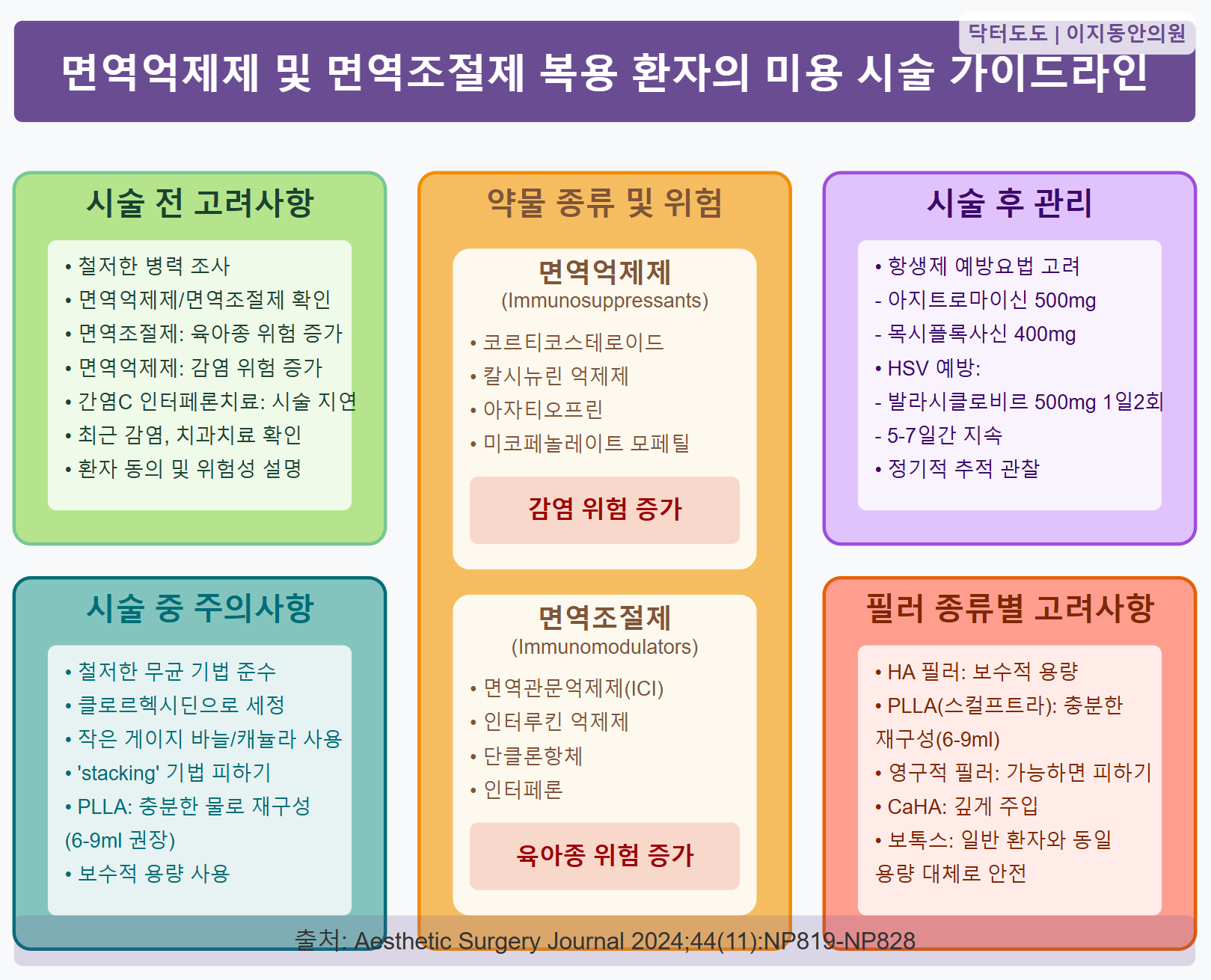
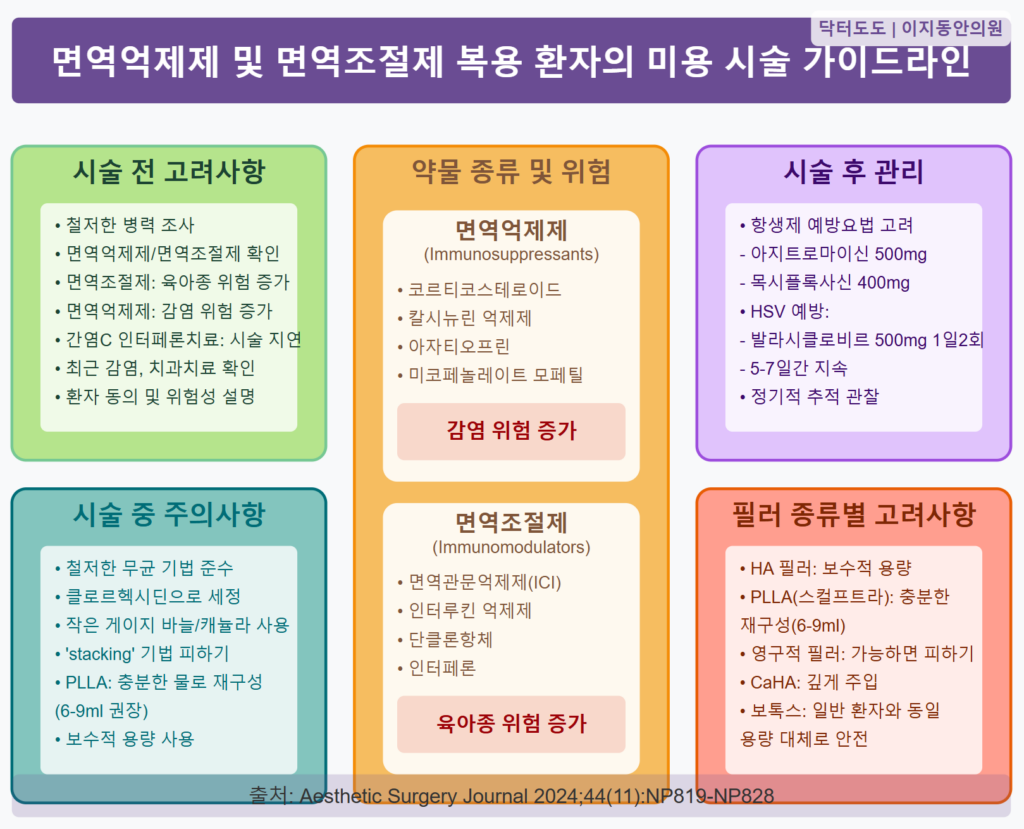
시술 전 환자 평가 지침
필러 시술을 원하는 모든 환자에게서 철저한 병력 조사가 필요하며, 특히 면역억제제와 면역조절제 복용 여부, 염증성 또는 감염성 질환의 병력에 주의를 기울여야 합니다.
면역조절제를 복용 중인 환자들에게는 필러 육아종 형성의 잠재적 위험성을 경고하고, 가능하다면 치료 완료 시까지 시술을 연기하는 것을 고려하도록 권장합니다.
특히 간염 C 감염으로 인터페론 치료를 받는 환자들은 전신 사르코이드증(systemic sarcoidosis)과 폐 침범이 보고된 사례가 있으므로, 특히 실리콘 필러 시술은 치료 종료 시까지 제외하는 것이 좋습니다.
시술 중 최적화 방안
시술 중에는 철저한 무균 기법(aseptic technique)을 준수해야 합니다:
- 구역 세정: 메이크업을 완전히 제거하고 클로르헥시딘 글루코네이트(chlorhexidine gluconate)로 철저히 세정합니다. 에탄올보다 클로르헥시딘이 더 오래 지속되는 잔류 효과가 있어 선호됩니다.
- 주사 기법: 가능한 가장 작은 게이지의 바늘이나 캐뉼라(cannula)를 사용하여 외상을 줄이고 병원체 유입 위험을 최소화합니다.
- ‘스태킹’ 방지: 이전에 시술한 부위에 추가 필러를 주입하는 ‘스태킹(stacking)’ 기법은 이전 필러 부위의 오염 위험이 있으므로 피해야 합니다.
시술 후 관리 방안
면역억제 환자들은 감염에 더 취약하므로, 항생제 예방요법(antibiotic prophylaxis)을 고려해볼 수 있습니다. 특히 반영구적이거나 영구적인 필러를 주입할 때 더욱 그렇습니다.
플루오로퀴놀론(fluoroquinolones)이나 마크롤라이드계(macrolides) 항생제가 적절한 선택으로 제안되고 있으며, 시술 당일 아지트로마이신(azithromycin) 500mg과 목시플록사신(moxifloxacin) 400mg을 단회 투여하는 것이 효과적인 것으로 보고되었습니다.
면역억제 환자에서는 HSV 예방을 위해 발라시클로비르(valacyclovir) 500mg을 1일 2회, 시술 1-2일 전부터 시작하여 시술 후 5-7일간 계속하는 것이 권장됩니다.
보툴리눔 톡신과 면역 반응
보툴리눔 톡신(botulinum toxin)에 관한 연구는 제한적이지만, 일부 보툴리눔 톡신 제제에 추가된 복합 단백질(complexing proteins)이 드물게 면역 자극을 일으켜 IL-6와 TGF-베타 1의 증가, 때로는 중화 항체(neutralizing antibodies) 발생을 유발할 수 있습니다.
그러나 대규모 메타분석에 따르면 오나보툴리눔톡신A(onabotulinumtoxinA)의 중화 항체 발생률은 모든 미용 및 의료 적응증에서 0.49%에 불과했습니다. 면역억제 환자에서는 이러한 부작용 발생 위험이 더 낮을 것으로 예상되며, 보툴리눔 톡신은 다양한 종양, 자가면역, 만성 감염성 질환을 앓는 환자들에게 안전한 옵션으로 고려될 수 있습니다.

닥터도도의 임상 경험 공유
저희 이지동안의원에서는 면역억제제나 면역조절제를 복용하는 환자들의 미용 시술에 특별한 주의를 기울이고 있습니다. 특히 갈더마 키닥터로서 스컬프트라(Sculptra, PLLA) 시술 시, 면역억제 환자에게는 더 많은 양의 멸균수(6-9ml)로 재구성하여 결절 형성 위험을 최소화하고 있습니다.
필러 시술 전에는 철저한 무균 기법을 준수하고, 항생제 예방요법을 고려합니다. 특히 TEOXANE 키닥터로서 테오시알(Teosyal) 필러 시술 시, 면역억제 환자들에게는 더 보수적인 양의 필러를 사용하고 단회 시술로 제한하는 전략을 채택하고 있습니다.
또한 앨러간 키닥터로서 보톡스(Botox) 시술 시에는 면역억제 환자들에게도 일반 환자와 동일한 용량을 사용하고 있으며, 지금까지 특별한 부작용은 관찰되지 않았습니다.
요약: 주요 권장사항
- 시술 전 철저한 병력 조사: 면역억제제/면역조절제 복용 여부 및 기간 확인
- 면역조절제 복용 환자: 육아종 형성 위험 증가, 가능하면 치료 완료 후 시술 고려
- 면역억제제 복용 환자: 감염 위험 증가, 철저한 무균 기법과 항생제 예방요법 고려
- PLLA 필러: 충분한 양의 멸균수(6-9ml)로 재구성하여 결절 형성 위험 감소
- 무균 기법: 클로르헥시딘을 이용한 철저한 세정, 작은 게이지 바늘/캐뉼라 사용
- 감염 예방: 필요 시 항생제(아지트로마이신, 목시플록사신) 및 항바이러스제(발라시클로비르) 예방요법 고려
- 주의깊은 모니터링: 합병증 조기 발견 및 관리를 위한 정기적 추적 관찰

미용 시술을 찾는 환자들 중 면역억제제나 면역조절제를 복용하는 환자들이 늘어남에 따라, 이러한 환자군에서의 안전하고 효과적인 시술 방법에 대한 이해가 더욱 중요해지고 있습니다. 앞으로 더 많은 연구를 통해 이러한 환자들의 최적 관리 방안이 발전되기를 기대합니다.
혹시 면역억제제를 복용 중이시면서 미용 시술을 고려하고 계신가요? 궁금한 점이 있으시다면 언제든 댓글로 문의해주세요!
이 블로그 포스트는 “Optimal Practices in the Delivery of Aesthetic Medical Care to Patients on Immunosuppressants and Immunomodulators: A Systematic Review of the Literature” (Aesthetic Surgery Journal 2024;44(11):NP819-NP828) 논문을 기반으로 작성되었습니다.
면역억제제, 면역조절제, 필러, 보톡스, 이물육아종, 감염예방, 미용시술, 안전관리, 면역억제환자